一般社団法人 大阪府内科医会
会長
医療法人弘正会
ふくだ内科クリニック 院長
福田 正博 先生
国立大学法人 大阪大学
大学院医学系研究科
腎臓内科学 教授
猪阪 善隆 先生
2015年に大阪府下の腎臓専門医が中心となって立ち上げた「O-CKD I 大阪慢性腎臓病対策協議会 」では、CKD対策の推進を目指して大阪府内科医会や行政と連携し、CKDの普及啓発や医療連携体制の構築に取り組んでいます。
今回はO-CKDIと大阪府内科医会が連携して行った活動について、O-CKDI発起人の一人として幹事を務める腎臓専門医の猪阪善隆先生と、大阪府内科医会会長であり、O-CKDIの世話人でもある福田正博先生にお話を伺いました。
大阪府内科医会や行政とタッグを組み
“オール大阪”体制で活動
― 全国でCKD重症化予防の取り組みが進められていますが、「O-CKDI(大阪慢性腎臓病対策協議会)」は、2015年に腎臓専門医によって発足されたとお聞きしています。
猪阪先生 大阪府ではそれまで、地域や病院がそれぞれでCKD対策を行っていたので、活動や情報が共有しにくく、対策が進んでいる地域とそうでない地域があるといった状況でした。そこで、大阪府全体のCKD対策のボトムアップとCKD診療の向上を目指し、腎臓専門医が団結して立ち上げたのがO-CKDIです。
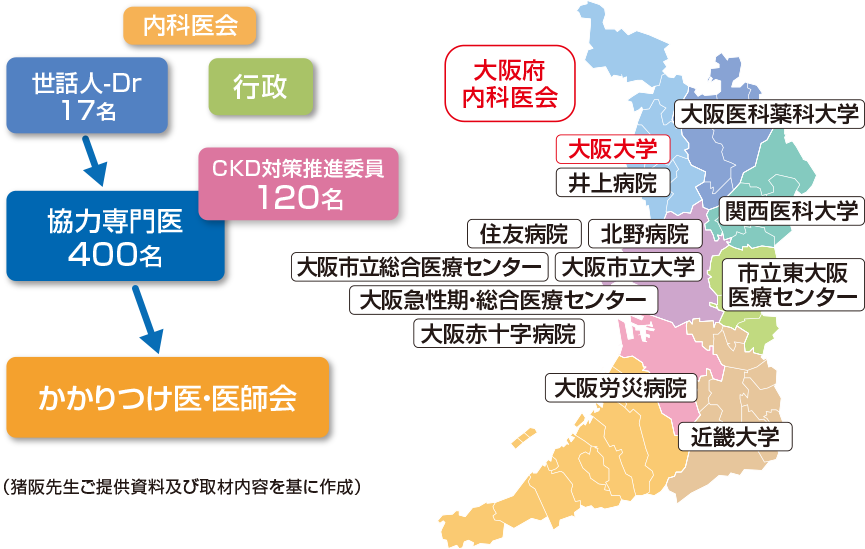
O-CKDIでは、それぞれの地域の大学や主要な病院の腎臓専門医が世話人となり、互いに連携して活動する体制を構築しました(図1)。しかし、専門医だけがまとまっても、かかりつけ医との連携がなければCKD対策を進めることはできません。そこで、大阪府内科医会の会長である福田正博先生にお願いし、発足時から世話人に入っていただきました。さらに大阪府とも連携して、腎臓専門医、かかりつけ医、行政のトライアングルで進めるCKD対策の支援体制を整えました。
― O-CKDIが取り組む連携の推進について、かかりつけ医の考えをお聞かせください。
福田先生 かかりつけ医の団体である大阪府内科医会は、様々な疾患領域で専門医との連携を大切にしてきました。CKDについても腎臓専門医との連携は不可欠です。CKD患者さんや、糖尿病や高血圧など、CKDが重症化する危険因子を持つ患者さんの日常管理をかかりつけ医が行い、腎臓専門医に適切につなげていく―専門医との連携が進み、かかりつけ医のCKDへの理解も深まれば、このような体制が構築されてCKD診療の質も高まります。“オール大阪”体制で取り組むO-CKDIの活動は、かかりつけ医にとっても大変意義のある取り組みです。
図1 O-CKDIの協力体制
5つの大学と各エリアの主要な病院の腎臓専門医、大阪府内科医会の会長が世話人として参画。協力体制を充実させ、府のCKD対策を支援。
― O-CKDIの活動について教えてください。
猪阪先生 厚生労働省が開催した「腎疾患対策検討会」による報告書※1では、「普及啓発」「地域における医療提供体制の整備」「診療水準の向上」「人材育成」「研究開発の推進」の5本柱ごとに実施すべき取り組みが整理されています。O-CKDIでもこれらをベースに活動を進めており、なかでも医療連携体制の構築と、かかりつけ医、患者さんへのCKDの普及啓発に力を入れてきました。
特に近年は高齢者の透析導入が増加していますから、かかりつけ医の先生方には、重症化しやすい危険因子を持つ患者さんに対して、壮年期から指導を行っていただかなければなりません。O-CKDIでは、大阪府内科医会や医師会と連携してかかりつけ医へのCKDの普及啓発に取り組み、CKDという疾患についてや、どういう患者さんに注意が必要かを伝え、また、適切なステージで専門医に紹介していただけるように、講演会の開催など、様々な角度から活動を行ってきました。
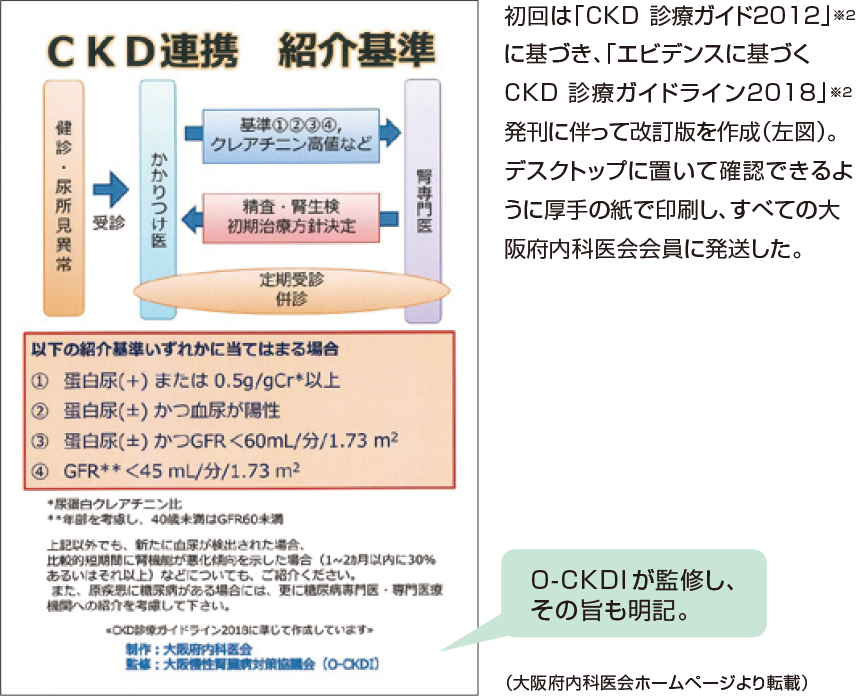
福田先生 普及啓発の推進に向けた大阪府内科医会とO-CKDIによる取り組みの一つが、「CKD連携 紹介基準」の作成です(図2)。制作を大阪府内科医会が、監修をO-CKDIが行いました。かかりつけ医がわかりやすいように、紹介基準についてシンプルにまとめ、イメージしやすいように連携の流れの図も掲載しています。腎臓専門医との連携と二人主治医制の促進も視野に入れて作成しました。
図2 大阪府内科医会の制作による「CKD連携 紹介基準」
― 連携の流れは、まず府民の健診受診から始まりますね。
福田先生 しかし、大阪府には健診の受診率自体が全国的に見て非常に低い市もありますから、大阪府全体での改善に向けた取り組みが必要だと思います。かかりつけ医としては、日頃からきっかけを捉えて患者さんやそのご家族に健診受診を勧め、健診への意識が高まるよう努めています。
また、私は糖尿病を専門としていますが、糖尿病もCKDも初期の段階では症状がほとんどないため、せっかく健診を受診して行政から受療勧奨を行ってもらっても受療しない、受療しても治療を継続しない方がおられます。また、CKDの紹介基準に沿って早期に紹介しようとしても、「遠い」「待ち時間が長い」などの理由でなかなか専門医を受診しない患者さんがいるのも頭が痛いところです。患者さんにCKDという疾患そのものの理解を促すことも、重症化予防における重要な鍵だと思います。
― 患者さんへの普及啓発への取り組みですね。
猪阪先生 O-CKDIでは毎年、「世界腎臓デー」に行政と連携して大阪の中心街でイベントを開催し、リーフレットの配布や健康相談コーナーの設置など、府民に向けた啓発活動を行っています。ところが、参加する方はCKDについてご存知ですが、通行人へのアンケートでは8割の方はCKDを知りません。CKDが重症化すると透析導入になるだけではなく、心血管疾患のリスクが高まることなども周知していくと同時に、早期に発見して早期に治療すれば重症化を抑えられることもきちんと伝え、健診受診と受療を促進していかなければなりません。
福田先生 健康意識への動機づけや、受療の継続などの患者教育はかかりつけ医の役割の一つです。O-CKDIと連携し、大阪府内科医会でも引き続き力を入れていきます。
※1 腎疾患対策検討会報告書 ~腎疾患対策の更なる推進を目指して~ (2018年)
※2 編集者:日本腎臓学会 発行所:東京医学社
大阪府内科医会がCKD治療実態を調査
6年間の変化をO-CKDIと分析
― O-CKDIと大阪府内科医会では、大阪府内科医会が2015年と2021年に会員に向けて行った「CKD治療の実態調査」の結果の比較分析を共同で行われました。
福田先生 大阪府内科医会では毎年、様々な疾患についてアンケート調査を行っています。CKDに関する調査は、CKDという概念が定着し始めていた2015年に初めて実施しました。CKDの周知と同時に、診療の考え方や、治療目標とガイドラインとの乖離がないかなどを明らかにして課題を見つけ、啓発の方向性を定めることが目的です。
質問項目は、腎機能の評価や紹介に関する考え方、CKDの治療で使用している薬剤や、糖尿病や合併症の管理についてなど、20項目以上にわたります。2021年の調査では2015年とほぼ同じ質問を行い、治療実態の変化、O-CKDIと当内科医会が連携して行ってきた普及啓発への取り組みがどう反映されているかをO-CKDIと検証しました。
― 主な検証結果について教えてください。
猪阪先生 まず、高齢化が進む中で、かかりつけ医が以前より多くのCKD患者さんを診てくださっている状況がわかりました。図3のように、1ヵ月の患者数が「100人以上」「50人以上」「30人以上」という回答が増え、2021年ではその合計の割合が全体の半数近くになっています。
また、eGFRがどの程度認知されているかを調べたところ、図4で示すように、血液検査によるeGFR測定をほぼ全例で行っている割合が大きく増加し、それとともに別の質問の回答では、「腎機能の評価」「患者さんへの説明」をeGFRで行っている先生が増えていました。eGFRの認知と活用が進んだことは、連携推進による成果としても非常に評価できる結果ではないかと思います。
福田先生 一方で、「初診時の検尿の実施」に関する質問では「実施していない」先生が6%から11%に増え、「ほぼ全例実施」する先生は36%から32%へ減少していました。eGFRが定着してきたためかもしれませんが、尿蛋白が陽性の場合はCKDが重症化しやすいことを内科医会から周知し、重要な指標として、eGFRと尿蛋白の両方を見ていただくよう改めて啓発していきます。
― 「CKD連携 紹介基準」の成果は見られましたか。
猪阪先生 腎臓専門医受診が必要なeGFRの値については、「eGFR44~30」という回答が2015年の29%から35%へと増加していました。先生方が紹介基準を確認し、理解が深まったためだと考えています。しかし、「eGFR29~15」「eGFR15未満」でようやく紹介するという先生の割合にはほぼ変化がありませんでした。O-CKDIとしては、そういった先生方とどのように連携してアプローチしていくかが課題だと捉えています。
福田先生 しかし、「腎臓専門医への紹介の目安」を尋ねた質問では、前回と同様に「急激な腎機能悪化」「高度の蛋白尿」といった大きな症状が出た時にという回答が多い一方で、「一定期間で紹介」する先生が増えており、これは評価できる変化だと思います。「CKD連携 紹介基準」に沿って一定の基準で紹介する、または紹介基準に掲載した図が示すように、一度は腎臓専門医が診て、その後は併診する中で専門医を定期受診する二人主治医制が少しずつ動き出しているのではないかと考えています。
猪阪先生 また、図5で示すように、徐々に連携が進む中で、かかりつけ医は腎臓専門医に「薬物治療の方針決定」「腎代替療法選択」「食事・生活指導」などの役割を期待していることもわかっています。CKDの治療体制の充実に向けて、O-CKDIとして今後も連携の強化を図っていきます。
図5 かかりつけ医から腎臓専門医に期待する役割(複数回答可)
地域連携のさらなる推進を目指し
大阪府共通のCKD連携パスの検討も
― 治療への意識の変化で注目される点はありましたか。
福田先生 CKD患者さんの治療で重要と考える項目を尋ねたところ、図6のように、「血圧コントロール」「塩分制限」が上位であることに変化はありませんでした。2021年は「血糖コントロール」が減少し、「腎性貧血治療」「肥満改善」が増えています。「腎性貧血治療」については、HIF-PH阻害薬が登場し、CKDの合併症における腎性貧血の管理の重要性について、かかりつけ医の認識が高まっていると考えられます。
図6 CKD患者の治療で重要と考える項目(複数回答可)
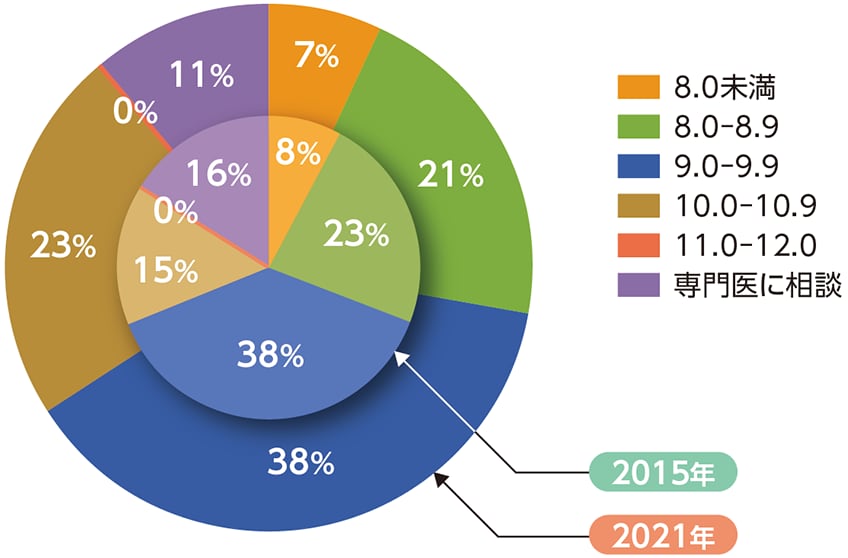
猪阪先生 また、「腎性貧血の治療目標Hb値」を尋ねた質問では、「11g/dl」「12g/dl」と回答した先生の割合が増えるとともに、「腎性貧血の治療開始Hb値」の質問でも(図7)「10.0~10.9g/dl」の回答が増えていました。「専門医に相談」するという回答が減少している点からも、ガイドライン※3が周知され、より厳格にヘモグロビン値の管理を行っていこうと考えるかかりつけ医が増えてきているのだと思います。
図7 腎性貧血の治療開始Hb値
ガイドライン※3では、成人の保存期CKD患者の場合、維持すべき目標Hb値は11g/dl以上13g/dl未満とし、複数回の検査でHb値11g/dl未満となった時点で腎性貧血治療の開始を提案するとされている。
※3 2015年版日本透析医学会 慢性腎臓病患者における腎性貧血治療のガイドライン.透析会誌.49(2):89~158,2016.
(図6、図7:猪阪善隆.他:大阪府内科医会会員 慢性腎臓病(CKD)治療の実態調査の変化.大阪府内科医会会誌.30(1):70-77,2021)
福田先生 そのほか、他院にも通院しているCKD患者さんの服用薬の把握に関する質問では、ほとんどの先生が「すべて把握」または「すべてではないが把握」されていましたが、約10%が「自院の処方のみ把握」と回答されていました。高齢者の多剤併用によって起こる急性腎障害には十分な注意が必要ですから、この割合が下がるように取り組んでいかなければなりません。
― 地域連携については変化や改善は見られましたか。
猪阪先生 「CKDに関する地域連携・病診連携」については、「ほぼ機能」「ある程度機能」の回答は増加しておらず、残念ながら地域連携が進んでいない状況がわかりました。また、地域や病院による地域連携パスを「活用している」割合も、15%から18%への微増に留まっています。
病院とかかりつけ医がしっかり連携するためにも、今後はO-CKDIとして大阪府全体で統一したCKD連携パスをつくっていくことが必要です。これは、私たちO-CKDIの今後の目標の一つです。
― O-CKDIと大阪府内科医会が連携し、CKD対策、CKD診療の向上に取り組んでいることがわかりました。最後に、今後の活動についてお考えをお聞かせください。
猪阪先生 アンケート調査では、活動を通じて改善された部分もわかりました。残念な結果もありましたが、具体的な課題が得られたことは一つの成果です。今後のO-CKDIの取り組みに反映させ、活動の充実を図っていきます。
福田先生 O-CKDIと大阪府内科医会が連携した活動を行っていくことによって、かかりつけ医のCKDへの理解は確実に深まっています。今後もO-CKDIとの連携を進め、CKD診療の質の向上を目指します。
猪阪先生 O-CKDI、大阪府内科医会、行政が力を合わせ、これからも一層、大阪府のCKDの重症化予防の推進とCKD対策の支援に努めていきます。
MLSとWEB面談を設定頂く為の
新しいデジタルサービスです